日本循環器学会学術集会のシンポジウム発表報告 後編
前回、第84回日本循環器学会学術集会のシンポジウムの発表をブログにて報告しましたが、今回はその後編です。(ブログの更新サボり気味です・・・笑)
学会発表や講演は、一年間のデータを集計したり、症例をまとめる良い機会だと思っています。大学病院や大病院の勤務医でなく開業医であっても積極的に学術発表や研究も続けていこうと考えています。
医師は生涯が学びです。日々の患者さんから多くを学びます。このような積み重ねが、診療の質の更なる向上につながるのだと思っています。
昨年一年間の受診患者の特性です。女性が約70%と多く、年齢層は65歳以上が多いですが、小児の受診もあります。小児の多くは巻き爪や外反母趾などの足トラブルでの受診でした。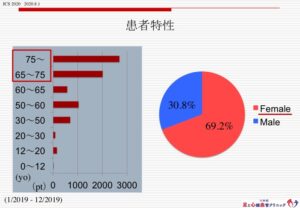
週に2.5コマは義肢装具士とともにインソール外来も行っています。(毎週火曜日午後、水曜日午前、金曜日は第1、3週の午前となっています)
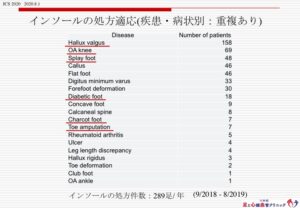
年間約300足のインソール処方を行なっています。
インソールの処方適応疾患・症状は、外反母趾、変形性膝関節症、開張足、扁平足、リウマチ足趾変形、糖尿病足病変(シャルコー変形、糖尿病性足潰瘍・壊疽・切断術後)、難治性タコ(タコがずっと治らない)、脚長差(左右で足の長さが違うことに困る)、などが多いです。
(スライドは英語のままです)
当院はワイヤーによる巻き爪矯正治療も多く実施しています。
治療法の詳細は割愛しますが、のべ年間約750趾に施行しています。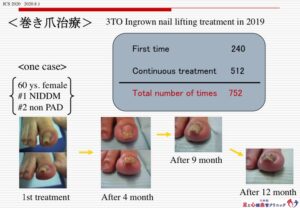
当院では、爪病変を積極的に診ています。
特に足病変ハイリスク症例においては、爪病変は軽視してはいけません。
非侵襲的な爪病変治療の選択が必要であると考えています。
スライドは、虚血を判断されることなく部分抜爪され、最終的に大切断となりました。
(スライドはブログには掲載致しません)
血行再建のみ他院に依頼、血行再建時以外は全て当院で通院治療を行なっています。Case3では、足趾切断術は通院中に当院で施行しています。
これらのように患者の生活に応じて、血行再建のみの短期入院で外来通院治療が可能な症例も多くあります。(スライドはブログには掲載致しません)
当院の特長です。
足病変ハイリスクの患者の外来管理を足病変だけでなく、循環器領域を含めて全身管理することができます。前述のように超音波検査も多く実施しています。
一般的に足病変患者は多診療科受診が多く、当院では、合併疾患の多い高齢者を一元的に管理可能です。
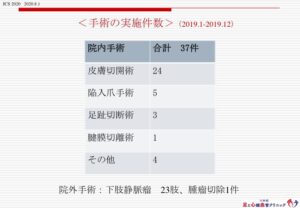
手術の実施件数です。
創傷処置のみならず、爪手術や足趾切断も施行しています。全身麻酔下の手術は、月に3-4症例を開放型病院にて行なっています。
血行再建担当病院からみた当クリニックの存在価値として、創が治癒していなくても、早期に退院させて任せられる。
早期退院は患者にとって「生活の質」を落とさずにすみます。装具調整や創傷管理も綿密に行えますので、
血行再建や大切断・小切断後の再発を防ぎやすいでしょう。
これらが、当院の役割ではないかと考えています。
重症下肢虚血を含めた足病変疾患は大病院で治癒まで入院させるべきではないと考えています。
ご 家庭での受け入れ状況や本人の全身状態などの考慮は必要ですが、社会生活を維持するためにも、長期入院による認知症などの発生リスクを減らすためにも、体力や免疫力を低下させないためにも、入院期間はなるべく短く、不要な長期入院は避けるのが望ましいでしょう。
そのためにも、現在は当院も「往診・訪問診療」を可能な限りお受けして実施するようにしています。可能な限り、「通院・在宅」での診療サポートができればと願います。
コロナ感染拡大の影響のため学会開催もweb開催が中心となっています。聴衆者に聞いていただきながらの発表ではないのは残念ではありますが、web開催であるがゆえに普段であれば学会に参加できていなかった方々にも聞いていただくことができています。
今までは予想もしなかった世の中の変化に対応した医療、今までも重要であったことも大切にする医療を心かげて今週も診療を続けたいと思います。